食道がんについて; 症状から治療を中心に解説
Scroll食道の役割
食道は喉頭〜胃までの約25cmの括約筋で構成される消化管です。その役割は、口から入った食べ物や水分を、蠕動運動によって胃へと運ぶことです。食道と胃の接合部である噴門が開閉することで食べ物や水分が胃へと送られ、一方で、胃からの逆流を防ぎます。
食道がんとは
食道がんには大きく分けると2種類あり、日本人に多いタイプの”扁平上皮がん”と、西欧諸国に多い”腺がん”と呼ばれる食道と胃の境界部分にできるタイプがあります。一般的に日本で食道がんと呼ばれるがんは扁平上皮がんです。
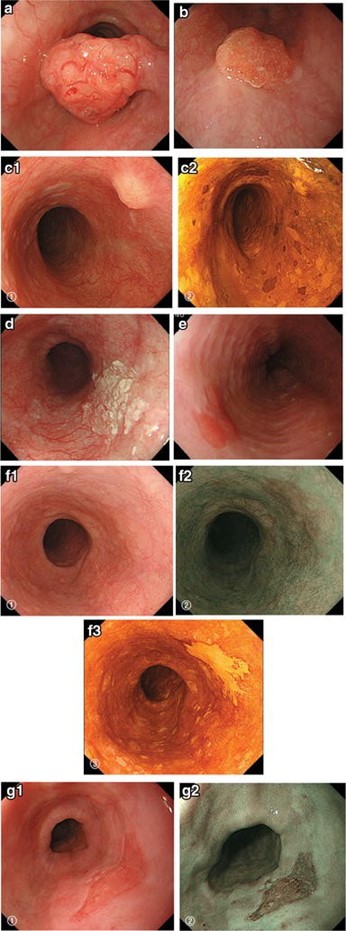
早期食道がんの画像, (Japan Esophageal S. Japanese Classification of Esophageal Cancer, 11th Edition: part II and III. Esophagus 2017;14:37-65. according to the Creative Commons license.)
食道扁平上皮がん
口の中や舌、喉(咽頭)から食道は扁平上皮に覆われています。その他にも肛門,子宮頸部,外陰部,膣,皮膚が扁平上皮と呼ばれる組織で全て覆われております。その扁平上皮から発生するがんが扁平上皮癌です。扁平上皮がんの特徴は通常の光を用いた内視鏡ではやや赤みが目立つだけですが、NBI (arrow Band Imaging 狭帯域光観察)の条件で観察するとブラウン色に見えます。そのため扁平上皮がんを早期に発見するためにはこのNBIまたはそれに準ずる機能を持った内視鏡で胃内視鏡検査を受けて頂くことが必要です。
食道腺がん
西欧諸国では食道腺がんが一般的な食道がんになってきています。以前は西欧諸国でも扁平上皮がんが食道がんのほとんどを占めていましたが、近年急激に診断される腺がんが増え、アメリカでは60%以上の食道がんが腺がんと言われています。この腺がんは食道と胃の境界(接合部)にできることが多く、腺がんの発生母地としてはバレット食道が有名です。バレット食道とは食道下部の扁平上皮が、胃の粘膜に置き換えられている状態です。バレット食道の発生要因は逆流性食道炎(GERD)、中心性肥満、食道腺がんやバレット食道の家族歴と喫煙です。
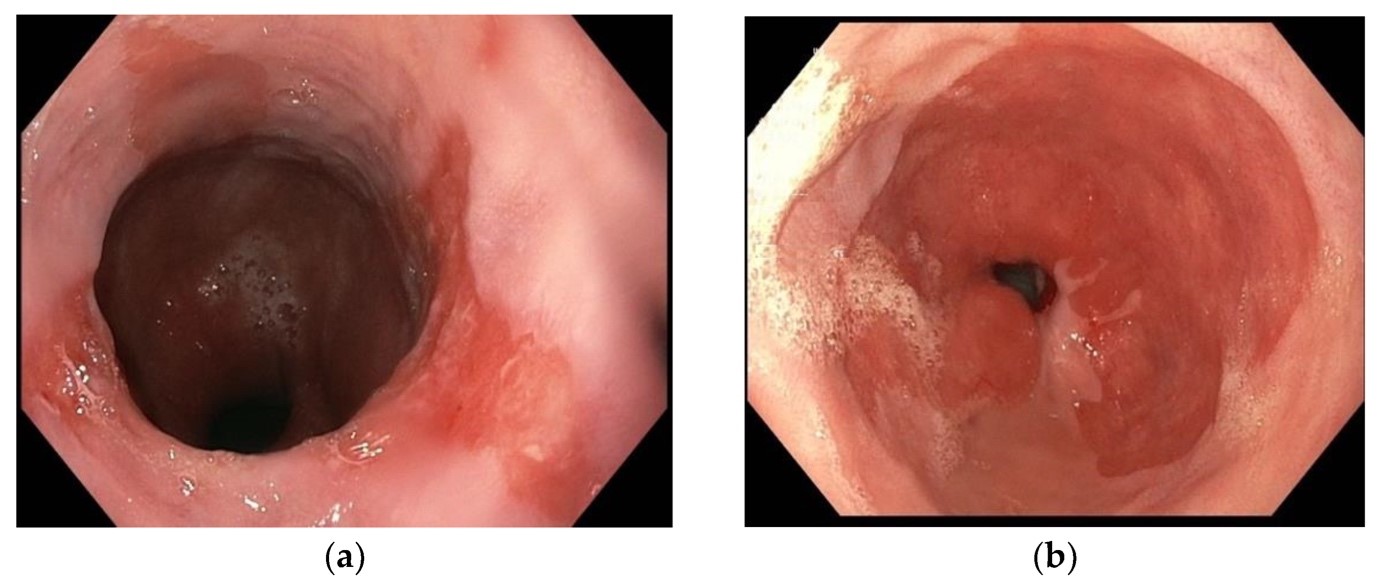
バレット食道, (Maione F, et al. Endoscopic Diagnosis and Management of Barrett’s Esophagus with Low-Grade Dysplasia. Diagnostics 2022;12:1295. according to the Creative Commons license.)
食道がんの疫学
2019年に食道がんと診断された患者数は26,382人(男性21,719人、女性4,663人)です。世界的には食道がんは診断順位としてはがんの中で8番目、がん死亡者数の順位は6番目です。後述しますが、食道がんは明らかに男性の患者さんが女性の患者さんより多いです。
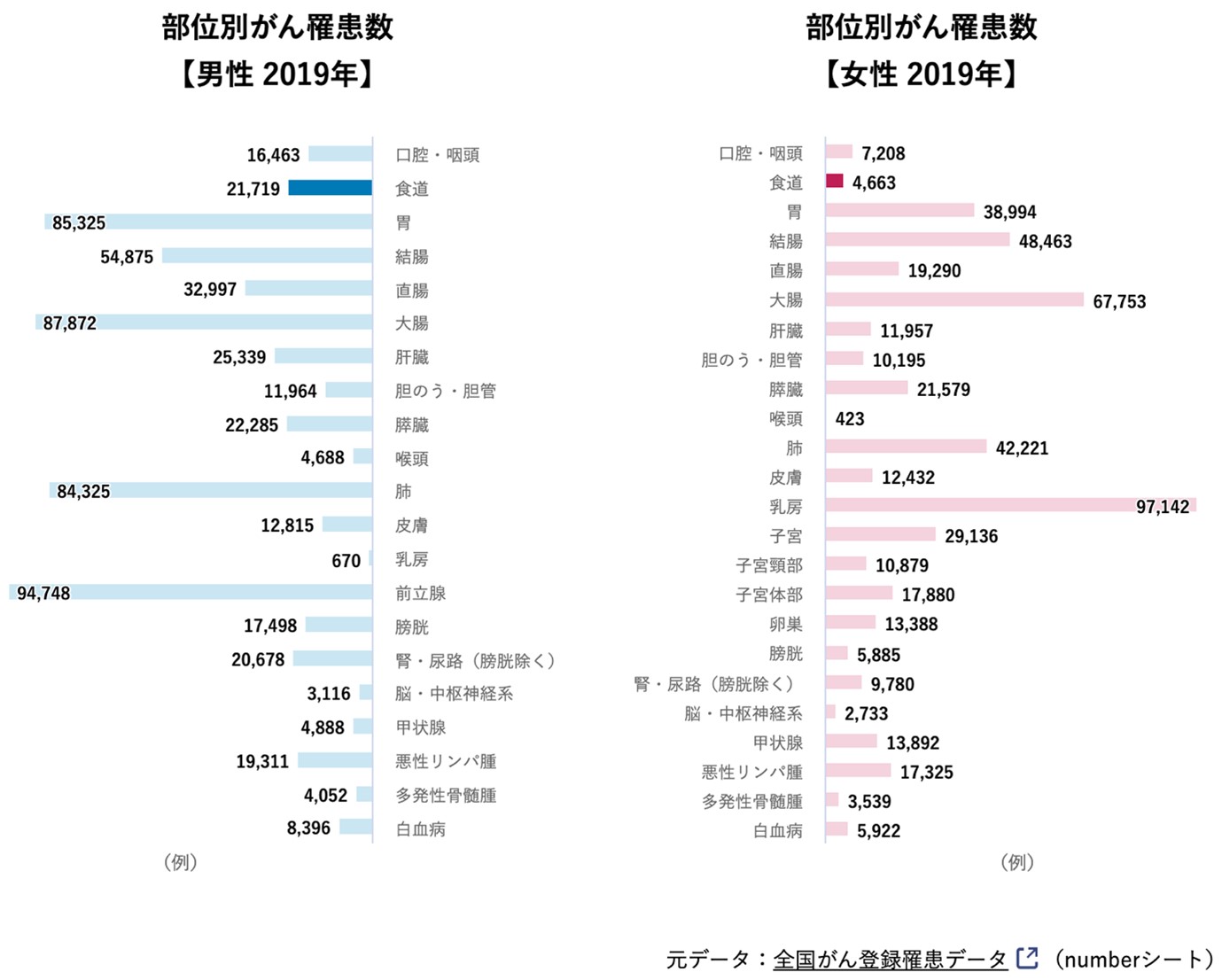
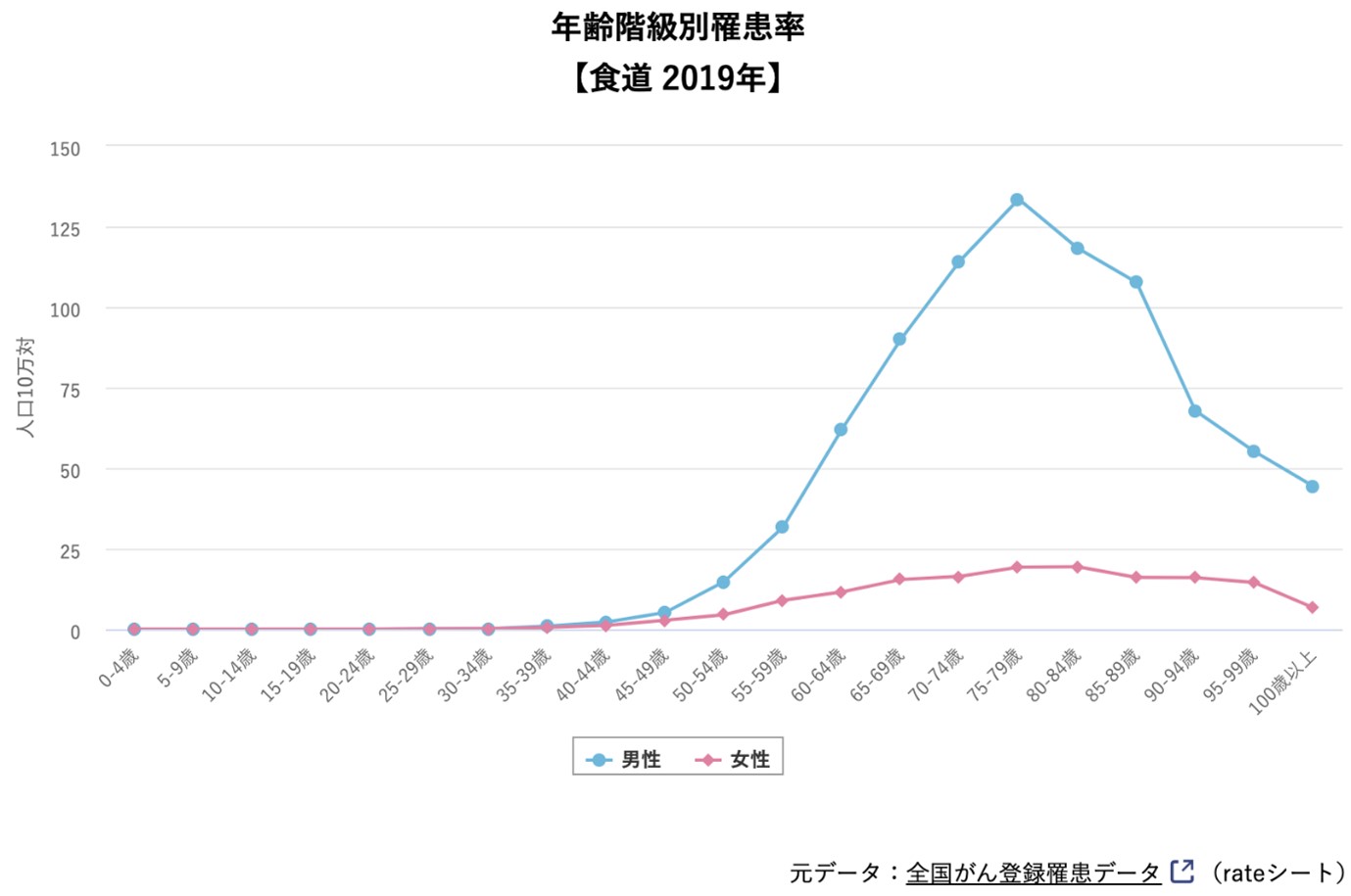
国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
食道がんの年齢別の患者数ですが、ピークは男性で70歳代後半であり、50歳代から患者数が急激に増え始めます。一方女性は50歳代から徐々に患者数が増大しますが、明らかなピークはなく、なだらかな世代間の差となっています。
食道がんの症状5選
食道がんの初期は自覚症状に乏しく、胃内視鏡検査(胃カメラ)で偶発的に発見される場合がほとんどです。食道がんで自覚症状を呈する場合はある程度がんが進行している可能性が考えられます。以下の5つの症状は食道がんの際に認める症状です。これらの症状や後述するリスク因子がある方は積極的に胃内視鏡検査(胃カメラ)を受けることをお勧めします。
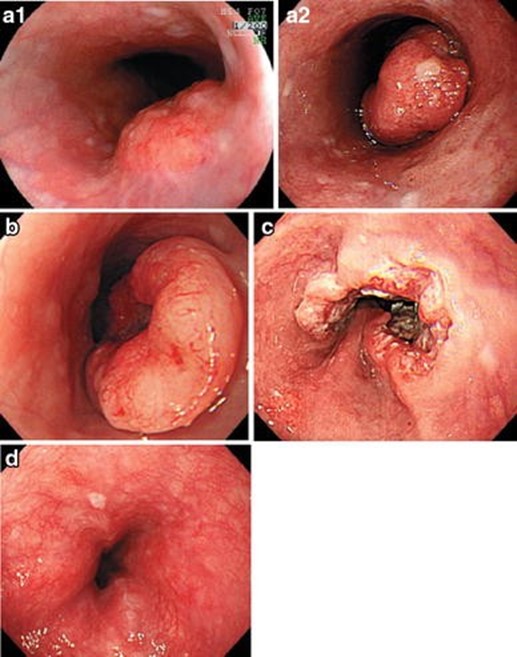
進行食道がんの画像, (Japan Esophageal S. Japanese Classification of Esophageal Cancer, 11th Edition: part II and III. Esophagus 2017;14:37-65. according to the Creative Commons license.)
- 嚥下困難(水は飲み込めるが、固形の食べ物が飲み込めない)
- 体重減少
- 嗄声、咳
- 貧血
- 繰り返す誤嚥性肺炎
嚥下困難(水は飲み込めるが、固形の食べ物が飲み込めない)
食道がんが粘膜表層のみに存在する早期がんの段階では食道内腔を塞ぐことはありませんが、がんが大きくなるにつれて食道を塞いでしまうほどのサイズになることがあります。完全に塞ぐまではいかなくても、内腔が狭くなることで食べ物の通りが悪くなり、飲み込みに時間がかかるようになります。典型的な嚥下困難症状は、水などの液体はスムーズに飲み込めるが、固形の食べ物は飲み込みが難しくなることです。食道の蠕動運動が障害される食道アカラシアでは逆の症状が起こり、水などが飲み込みにくく、固形物は飲み込めるようになります。
体重減少
嚥下困難に影響されますが、食道がんで飲み込みがしにくくなると、必要な栄養(カロリー)摂取が十分にできなくなり、結果として体重減少をきたします。
嗄声、咳
食道がんでも特に頭頸部に近い部位での食道がんはがんが進行し、深部浸潤やリンパ節転移により神経を巻き込み、結果として声が嗄れる(かれる)嗄声の症状や、慢性的な咳を呈するようになります。特に慢性的な嗄声は大動脈瘤や甲状腺、頭頸部癌などその他鑑別があり、嗄声の症状がある場合は早期に精密検査を受けたほうがいいでしょう。
貧血
がんが結果を巻き込み、慢性的な出血を起こし、貧血症状を呈することがあります。ふらつきや眩暈などの症状があり貧血所見がある場合は積極的に胃内視鏡検査で精査する必要があります。貧血の精査で消化器内科外来に紹介される方が多い理由として、貧血の原因の上に消化管出血があります。食道がん、胃がん、大腸がんいずれも消化管出血をきたし、貧血の原因になります。婦人科などで貧血を指摘された方は、一度消化器内科での精査をお勧めします。
繰り返す誤嚥性肺炎
食道がんが進行すると食道と隣接する気管に瘻孔(穴)ができてしまうことがあります。この段階になると、食道の食べ物などが容易に気管に移動してしまうため、肺炎のリスクが高くなります。。
食道がんの原因(リスク因子・要因)
アルコールと喫煙
食道がんのリスク因子は明らかな因子としてはアルコールと喫煙です。特にアルコールは強い関連があるとされています。アルコールの中でもアルコール度数が高いお酒を愛飲される方は注意が必要です。ただし、アルコール度数が低いビールやワインでも摂取量が多くなれば食道がんのリスクは高くなります。
喫煙はほとんどのがんのリスク因子ですが、食道がんには強い関連が示唆されております。飲酒の機会にタバコを吸うことが多いように、アルコールと喫煙には強い関係性があります。アルコール多飲歴と重度の喫煙歴がある方は食道がんのリスクがかなり高いため、積極的に胃内視鏡検査を受けることを推奨します。
フラッシング反応(フラッシャー)
“フラッシャー”とは飲酒をして顔が赤くなるフラッシング反応を起こしやすい人のことです。フラッシャーの人は食道がんのリスクが高いことが知られています。赤くなる原因はアルコールが代謝され生じる有害なアセトアルデヒドです。アルコールは摂取されたら肝臓でアルコール脱水素酵素(ADH)によりアセトアルデヒドに代謝されます。そのアセトアルデヒドを分解するアルデヒド脱水素酵素(ALDH)の働きが弱い、または全くない人がフラッシング反応を起こしやすいと言われています。アセトアルデヒドが分解されるまでに時間がかかり、体内にアセトアルデヒドが蓄積することで、毛細血管が拡張し顔などが赤くなると言われております。また日本では欧米と比較し、フラッシャーの人が多いと言われています。
胃がんの外科術後
胃の外科的切除歴がある方は、食道がんのリスクが上がることが知られています。括約筋で胃酸や胆汁の逆流を防いでいた機能が消失し、作用の強い消化液の暴露に晒されることで、食道がんのリスクが上昇すると考えられています。
食道がんの治療法
食道がんの治療はがん組織が粘膜表層にとどまる早期がんであれば内視鏡的切除が可能です。深部に浸潤が疑われる場合やリンパ節の転移がある場合は外科的切除(手術)や化学療法(抗がん剤)が選択されます。また食道がんの扁平上皮がんは放射線の感受性が良いため、放射線治療を組み合わせて治療が行われることもあります。ここでは内視鏡的粘膜下層剥離術ESD (Endoscopic Submucosal Dissection)を取り上げたいと思います。
ESD (Endoscopic Submucosal Dissection)
内視鏡的粘膜下層剥離術(通称ESD)は粘膜表層のみに存在する食道がんを内視鏡(胃カメラ)を使用し、剥離し切除、除去する手技です。簡単な図を提示します。まずAで切除する範囲を明示します。そしてBで食道がんの下の層に局注液を使用しがんを浮き上がらせます。そして特殊な内視鏡ナイフを使用しC→Dと剥離、切除を進めていきます。一般的な食道のESDは胃のESDと比較すると難易度が上がり、術者に求められる技術も高くなります(胃の部位によっては非常に難しいです)。この手技は難易度の差が各症例(患者さん毎)に違うため、一律に時間を提示することは難しいですが、食道がんの外科的切除よりはるかに低侵襲に食道がんが根治できる治療法です。治療後の合併症として食道が狭窄することがありますが、ステロイドの局所注射などの治療法の進歩で徐々にですが予防が可能になりつつあります。
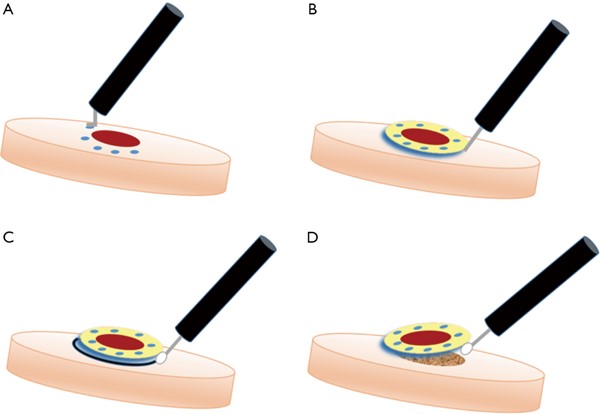
Gray KD, et al. Endoscopic submucosal dissection for early gastric adenocarcinoma: a review of the literature. Annals of Laparoscopic and Endoscopic Surgery 2017;2. according to the Creative Commons license.
参考文献
- (1) UpToDate: Epidemiology and pathobiology of esophageal cancer
- (2)Maione F, et al. Endoscopic Diagnosis and Management of Barrett’s Esophagus with Low-Grade Dysplasia. Diagnostics 2022;12:1295
- (3) Japan Esophageal S. Japanese Classification of Esophageal Cancer, 11th Edition: part II and III. Esophagus 2017;14:37-65.
- (4) 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)
- (5) Gray KD, Moore MD, Elmously A, et al. Endoscopic submucosal dissection for early gastric adenocarcinoma: a review of the literature. Annals of Laparoscopic and Endoscopic Surgery 2017;2.



