胃がんについて; 症状から治療を中心に解説
Scroll胃の役割

胃は食べ物が食道を通過して最初に到達する袋状の臓器です。約2リットルの内腔に食物を貯め、胃酸を混ぜることで消化を始めていきます。食後に内容物が貯まると胃壁が蠕動運動をすることで内容物を胃酸と混ぜ、お粥状の形態にします。そして、蠕動により次の十二指腸に食べ物を移送します。また胃の蠕動運動が刺激となり、胆汁や膵液などの消化液が分泌体制になり、食べ物の消化がスタートします。胃の主な役割は消化であり、アルコールなどの例外を除き、基本的に吸収の機能はありません。胃内容物は通常2〜5時間で十二指腸に排出されるため、胃カメラでは最短6時間は前回の食事から間隔を空ける必要があります。
胃がんとは
胃の上皮細胞ががん化することで発生するがんが胃がんです。胃に発生する悪性腫瘍はいくつかあります。悪性リンパ腫やGISTなどを代表とする消化管間葉系腫瘍があります。一般的な胃がんは胃の悪性腫瘍の内、胃の上皮組織から発生する”腺がん”というがんです。また特殊なタイプの胃がんとして、胃壁に沿って染み込んでいくように広がり、胃壁が硬くなっていく”スキルス胃がん”と呼ばれるタイプの胃がんもあります。胃の壁の組織的な構造は何層もの層構造になっており、早期の胃がんは一番表層の粘膜のみに病変が存在し、その後がんの進展とともにどんどん深くがん組織が浸潤し、リンパ管や血管を巻き込み全身に転移していきます。
胃がんの疫学と世界での分布
疫学
胃がんはかつてがんによる死亡原因の断トツの第1位でした。現在は肺がん、大腸がんに次ぐ第3位です。2019年に日本で胃がんと診断された人は124,319人(男性85,325例、女性38,994例)で、胃がんにより死亡した人は42,319人(男性27,771人、女性14,548人)です。下記の表を見ていただくと胃がんの罹患率(診断される人)と死亡率とも経年的に減少しております。その背景としてはやはりヘリコバクター・ピロリ菌の感染者が減少していることが主な原因です。背景としては上下水道が整備され井戸水の使用頻度が減り、衛生環境の改善でピロリ菌に感染する人が減少していることが原因の一つです。また現代ではピロリ菌の診断がされれば基本的に除菌治療が実施されるため除菌治療済の方も多くなってきております。そのような背景があるため、胃がんの患者層の中心は70〜80歳となってきております。
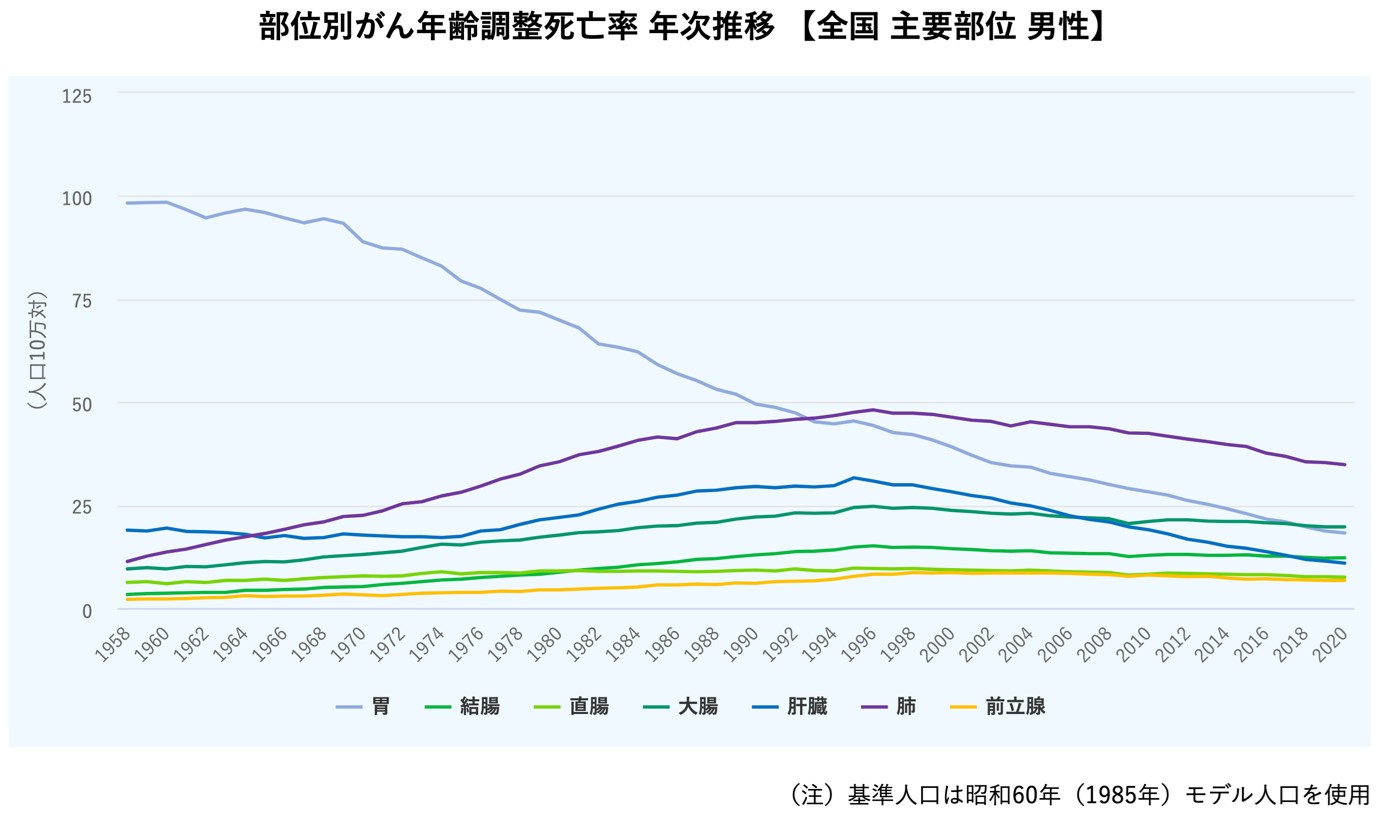
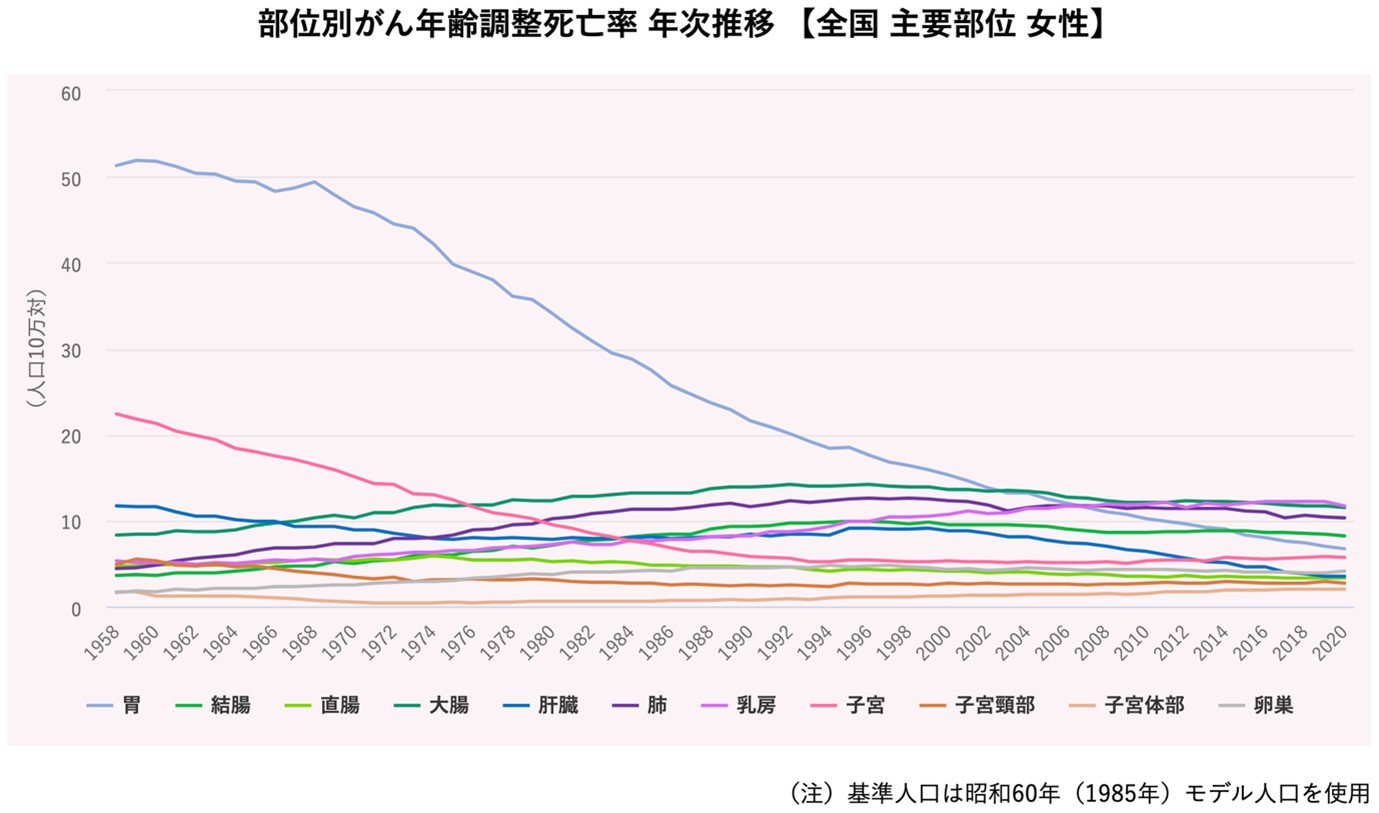
世界での胃がんの状況
胃がんは世界的で5番目のがん死亡原因となっているがん種ですが、その診断数の分布はかなり地域の偏りがあります。特に胃がんの診断が断トツで多い地域が東アジアでモンゴル、韓国、中国、そして日本です。
一方、北米や北ヨーロッパや、東南アジアやアフリカの一部では胃がんの発生は非常に低いとされています。事実、アメリカで毎年胃がんと診断された人は約26,000人、胃がんにより死亡した人は約11,000人とされています。日本の約3倍の人口のアメリカと日本の数字を比較すると、日本の圧倒的な患者数に驚くと思います。
胃がんの分布の地域差の背景
このような地域差のある背景は移住による環境要因と南北の違いと言われています。まず日本からアメリカに移住するように胃がんのリスクが高い地域から低い地域に移住すると、その移住した人やその子孫たちは胃がんの発生頻度は現地の数値に徐々に近づいていくと言われております。それは胃がんの発生には環境要因が大きな影響を及ぼしていることを示唆しています。
次に胃がんの分布は南北差があるとされています。これは北から南への罹患率と死亡率の差が観察されており、北の地域は南の地域よりも死亡リスクが高いと言われています。事実、日本では東北地方では死亡率と罹患率が高く、中国でも北側の省では同様の傾向を示し、イングランドとウェールズでも2倍の差があるとされています。
胃がんの症状5選
早期の胃がんは基本的に症状を呈することはありません。胃がんが進行し、腫瘍のサイズが大きくなることで色々な症状を呈することになります。下記は胃がんの症状として有名な兆候です。
体重減少
胃がんが進行することで体重が減少することがあります。これは胃がんによる必要エネルギーが増加することよりも、必要な栄養(カロリー)が摂取できなくなることに起因します。腹痛や吐き気、早期に満腹感を感じることで、食事の摂取量が低下し、体重が減少していきます。
早期満腹感、胸焼け、吐気
胃がんが増大することで、胃の拡張性が悪くなり、また胃の容量が少なくなることで食事をしても早期に満腹感を自覚することがあります。胃の入り口(噴門部)の機能が低下し、胃酸を逆流しやすくなる場合もあり、胸焼け症状の原因にもなります。また胃の蠕動運動が低下し、胃の内容物の進みが悪くなることで吐気をきたすこともあります。これらの症状は胃がんのサイズが増大することで生じる症状です。
腹痛(心窩部痛)
鳩尾(みぞおち)の痛みを呈することがあります。疲労感や一時的な軽い痛みのこともありますが、痛みの程度が重くなったり、持続するようになると胃がんの進行の影響の可能性があります。
嚥下困難
胃がんが増大することで、胃の拡張性が悪くなり、また胃の容量が少なくなることで食事をしても早期に満腹感を自覚することがあります。また胃がんが胃の入り口付近(噴門部)にできると、食道で食べ物がつっかえてしまし、食べ物を飲み込んでも胃の中まで食べ物が進まない状況になります。そのことで嚥下困難の症状をきたし、誤嚥の原因になります。
貧血、黒色便、吐血
粘膜を欠く潰瘍を形成するタイプで生じる症状です。胃潰瘍と同じ所見を呈して、潰瘍底に露出する血管(動脈や静脈)から出血をきたします。出血量が多い場合は血を吐くこともあります。また少量の出血が持続的に継続する場合は黒色の便が出ることがあります。出血の結果として貧血を呈して、息切れや動悸などの症状が出現することもあります。
上記の症状があるから必ず胃がんがあるわけではありません。これらの症状を呈する疾患は多くあります。鑑別のためにも、これらの症状がある場合は胃内視鏡での精査が必要です。
| 体重減少 | 悪性腫瘍(がん)、胃腸障害(吸収不良)、精神的要因、内分泌疾患(甲状腺機能亢進症、副腎不全)など |
|---|---|
| 早期満腹感、胸焼け、吐気 | 逆流性食道炎、消化管蠕動不全、機能性胃腸障害など |
| 腹痛(心窩部痛) | 心筋梗塞、胃腸炎、急性膵炎など |
| 嚥下困難 | 食道狭窄症、食道アカラシア、大動脈瘤による圧迫、神経麻痺 |
| 貧血、黒色便、吐血 | 胃潰瘍、十二指腸潰瘍、婦人科疾患(貧血)など |
胃がんの原因(リスク因子・要因)
胃がんには明確なリスク因子が存在します。ヘリコバクター・ピロリ菌の感染です。世界保健機関(WHO)も1994にピロリ菌を明確な胃がんの危険因子として定義しております。これは喫煙(タバコ)と肺がんの関係と同じレベルの関係性です。その他の要因も報告されています。
ヘリコバクター・ピロリ菌
胃がんの最も明確なリスク因子です。胃粘膜にピロリ菌が感染することで、慢性胃炎を引き起こします。これは萎縮性胃炎と呼ばれる状態で、一部の粘膜は腸上皮化生と呼ばれる変化を起こします。これらの粘膜変化が胃がんの前がん状態と言われております。
日本からの研究ではピロリ菌が感染している胃からは10年で5%が胃がんに進展することが報告されています。100,000人のピロリ菌保菌者がいれば10年で5,000人に胃がんが見つかることになります。また別の研究では、ピロリ菌に感染している人では,生まれてから85歳までに胃がんに罹る確率が男性で17.0%(約6人に1人),女性で7.7%(約13人に1人)に上る可能性が高いことが報告されました。
ピロリ菌の除菌治療後に関しては、国立がん研究センターの報告では胃がんの既往がない方がピロリ菌の除菌治療をした場合、将来の胃がんリスクは約3分の1になると言われています。また胃がんの治療をした方でもピロリ菌の除菌治療後は胃がんの再発率は半分になると言われております。
いずれにしてもピロリ菌がいる人、または除菌治療した人は積極的に胃内視鏡で精査、または経過観察が必要です。
塩分、塩分添加食品
塩分の摂取は胃がんのリスクの危険因子であるとされています。食塩の過剰摂取は胃の粘膜を損傷し、発がん感受性を上げるとされています。この作用は食品由来の発癌物質の作用を促進するように働く可能性が指摘されています。現在の胃がんの患者数の減少は、冷蔵技術の発達とともに塩分を使用した食料保存(塩漬けなど)が減ったことが一因として関連していると考えられております。
その他のリスク因子
肥満は胃がんのリスク因子と考えられておりますが、海外での報告ではBMI>25以上が肥満と定義されており、日本人に当てはまるかははっきりしません。そのほか喫煙や加工肉の摂取も胃がんとの関連が強いとされております。
胃がんの治療法
胃がんの治療は主に内視鏡的切除術、外科的切除術、化学療法(抗がん剤)や放射線治療があります。特に日本では内視鏡技術が世界的にもトップクラスの国であるため、胃がんの内視鏡的切除術の治療成績が高いとされています。ここでは内視鏡的粘膜下層剥離術ESD (Endoscopic Submucosal Dissection)を取り上げたいと思います。
ESD (Endoscopic Submucosal Dissection)
内視鏡的粘膜下層剥離術(通称ESD)は粘膜表層のみに存在する胃がんを内視鏡(胃カメラ)を使用し、剥離し切除、除去する手技です。簡単な図を提示します。まずAで切除する範囲を明示します。そしてBで胃がんの下の層に局注液を使用し胃がんを浮き上がらせます。そして特殊な内視鏡ナイフを使用しC→Dと剥離、切除を進めていきます。熟練者が処置をすると、簡単な部位であれば5〜10分で切除が可能になります。この手技は難易度の差が各症例(患者さん毎)に違うため、一律に時間を提示することは難しいですが、胃がんの外科的切除よりはるかに低侵襲に胃がんが根治できる治療法です。ただし、治療の適応は厳密に決められており、少しでも深部にがん組織の浸潤が疑われる場合は外科的切除が推奨されます。
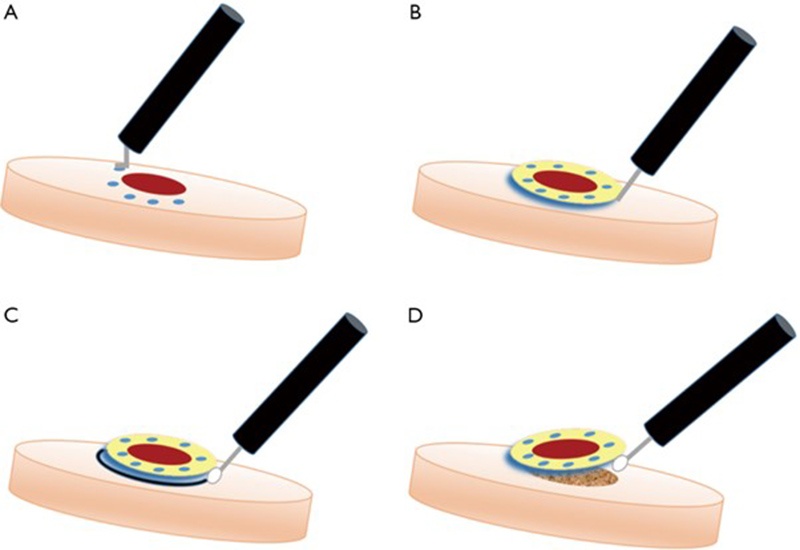
Gray KD, et al. Endoscopic submucosal dissection for early gastric adenocarcinoma: a review of the literature. Annals of Laparoscopic and Endoscopic Surgery 2017;2. according to the Creative Commons license.
参考文献
- (1) UpToDate: Risk factors for gastric cancer
- (2) World Cancer Research Fund/American Institute for Cancer Research (2007). Food, Nutrition, Physical Activity, and the Prevention of Cancer: A Global Perspective. World Cancer Research Fund/American Institute for Cancer Research: Washington DC.
- (3) Uemura N, Okamoto S, Yamamoto S, Matsumura N, Yamaguchi S, Yamakido M, et al. Helicobacter pylori infection and the development of gastric cancer. N Engl J Med. 2001;345(11):784-9.
- (4) Ishii N, Yano T, Shiratori Y, Omata F. Pitfalls of Advanced Endoscopy Technologies in Gastrointestinal Cancer Screening. Am J Gastroenterol. 2023;118(2):371-2.
- (5) Kawai S, Wang C, Lin Y, Sasakabe T, Okuda M, Kikuchi S. Lifetime incidence risk for gastric cancer in the Helicobacter pylori-infected and uninfected population in Japan: A Monte Carlo simulation study. Int J Cancer. 2022;150(1):18-27.
- (6) Lin Y, Kawai S, Sasakabe T, Nagata C, Naito M, Tanaka K, et al. Effects of Helicobacter pylori eradication on gastric cancer incidence in the Japanese population: a systematic evidence review. Jpn J Clin Oncol. 2021;51(7):1158-70.
- (7) Gray KD, Moore MD, Elmously A, et al. Endoscopic submucosal dissection for early gastric adenocarcinoma: a review of the literature. Annals of Laparoscopic and Endoscopic Surgery 2017;2.
- (8) 国立がん研究センターがん情報サービス「がん統計」(全国がん登録)



